
多くの医師は入院や救急の患者への対応で夜間や休日も病院に拘束されることが日常的になっていますが、その拘束が労働時間として扱われる場合とそうでない場合があります。いわゆる夜勤か宿直かという扱いの違いで、医師にとっては前後の勤務調整や給与などに影響があります。
2024年4月からの医師の働き方改革で労働時間の上限規制が設けられましたが、下記の基準を満たして宿日直許可を取得した医療機関では、医師の日直・当直を労働時間に含めないで扱うことができます。
医師・看護師等の宿日直許可基準(概要)
- 通常の勤務時間の拘束から完全に解放された後のものであること
- 宿日直中に従事する業務は、一般の宿日直業務以外には、特殊の措置を必要としない軽度の又は短時間の業務に限ること
- 宿直の場合は、夜間に十分睡眠がとり得ること
- 上記以外に、一般の宿日直許可の際の条件を満たしていること
ただし、宿日直許可を取得している病院はここ数年で急激に増えています。実際に基準を満たした状態で医師の宿日直許可は運用されているのでしょうか?2024年4月に実施した医師のアンケートから見ていきます(回答者の属性)。
目次
当直・日直対応をしている医師の割合
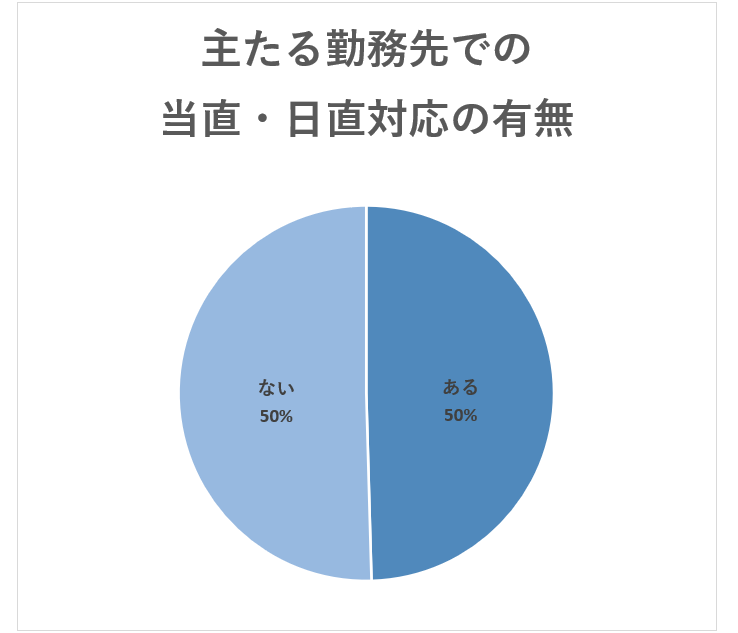
アンケート回答医師1,802名のうち、主たる勤務先で当直・日直対応をしている割合は下図のようになっています。
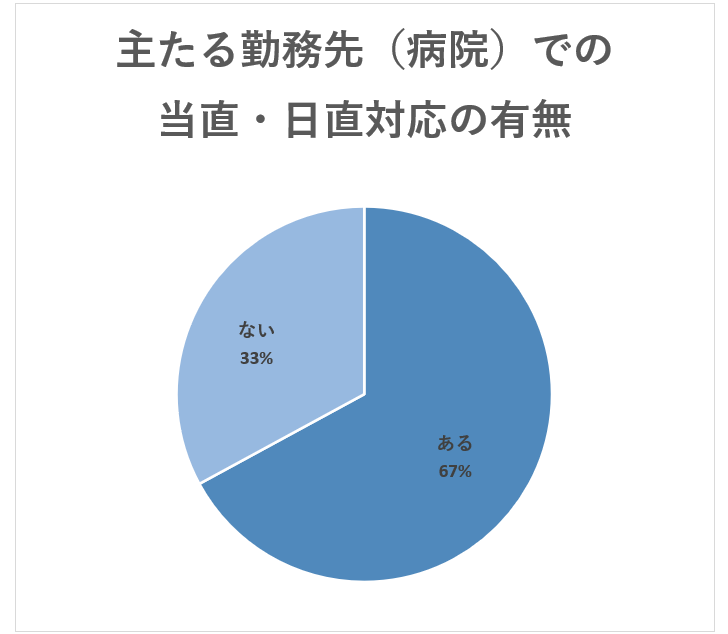
「ある」、「ない」ともに50%と半々という状況です。ただし、この中にはクリニックなど病院以外に勤務する医師や、非常勤のみで勤務している医師も含まれています。主たる勤務先を「病院」と回答した医師に限ると、以下のようになっています。
当直・日直対応が「ある」という医師が67%という結果になっています。多くの病院勤務医にとって、やはり夜間や休日での対応が日常的に行われている状況といえます。
医師の勤務先での宿日直許可、「取得している」が大半
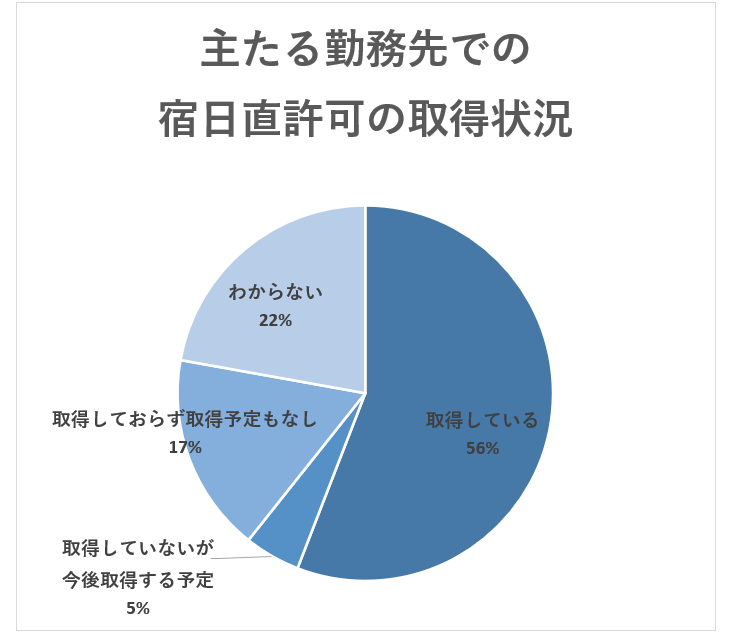
当直・日直対応がある医師について、勤務先での宿日直許可の取得状況について質問したところ、下図のような結果となりました。
「取得している」が56%と最も多く、過半数を占める状況となっています。「わからない」という回答も22%あることを踏まえると、実数としてはこれよりも多くなっていることが考えられます。
宿日直許可での当直・日直の実際の対応は「管理当直+救急対応」が6割以上
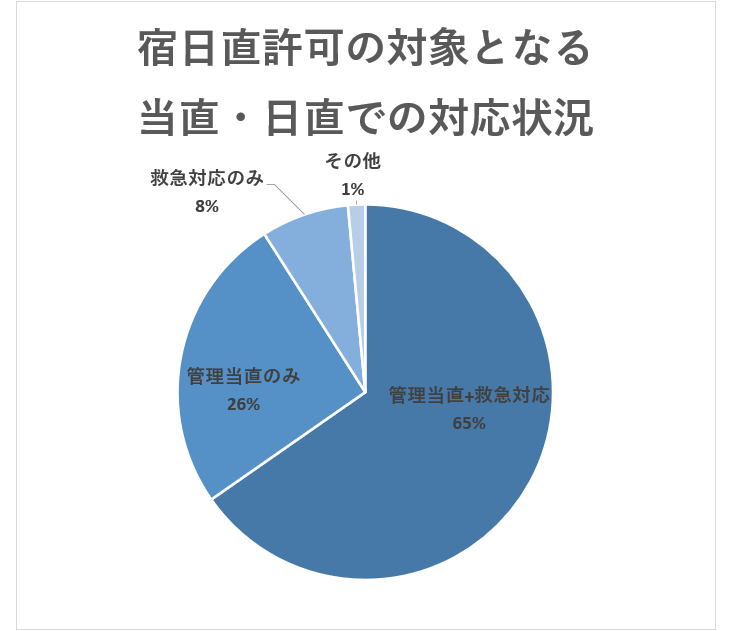
勤務先の宿日直許可について「取得している」「取得していないが今後取得する予定」と回答した医師について、宿日直許可の対象となる当直・日直での対応状況を「管理当直(入院患者の急変時の対応等)」と「救急対応」別で確認したところ、以下のようになっていました。
「管理当直+救急対応」が65%と約2/3を占める結果となっています。救急対応の頻度や内容にもよりますが、「十分に睡眠がとり得る」とは言えないような状況の当直もこの中には一定数含まれていることが想定されます。
「救急車は絶対断るな」でも休息扱い…夜間・休日対応に関する医師の自由回答
医師の夜間・休日対応とその労働時間としての扱いについて自由形式で質問したところ、下記のような自由回答がありました(一部紹介)。
-
- 2024年4月から、当直はねれるからと休息扱い。それなのに救急車を絶対断るなと言う。なんなんだ。 (40代男性、整形外科)
- 規定では労働しなくてもいいはずなのに、救急車対応などしなければならず、矛盾している。実際それで一睡もしないこともあったにもかかわらず、宿日直許可を得ているからの理由で次の日の勤務も全く考慮されず通常業務にあたり、とても体が辛かった。宿日直許可をしているなら、救急車や救急外来対応を断ってもいいなど、ルールを変えるべき。 (30代女性、皮膚科)
- 労働基準局から電話があって勤務実態の調査があったが、宿直許可を出す前提という印象であまり労働内容について聞いてこなかった。 (40代男性、循環器内科)
- 救急は積極的にとるようにといわれているが宿直扱い。処置や病棟急変もおおいが記録しても上司が消去して提出している (30代女性、消化器内科)
- 救急病院で時間外受診者が必ずといって良いほどいるのに、当直許可が取得出来たのが不思議でならない。 (50代男性、一般外科)
- 以前勤めていたハードな病院のほぼ寝れない当直の給与が異常に安かった。 (40代男性、形成外科)
- 一般病院では救急外来と病棟管理がセットで日当直とされています。仕事自体は減らないので、もっと救急をやっている病院の医師の給料を上げるべきです。また、日当直ではない時には、待機当番は交代制になると思いますが完全フリーにすべきと思います。 (40代男性、一般内科)
- 夜間の呼び出し、休日の回診は無給だった。一律 1ヶ月に12時間の残業手当がついていたが、時間外勤務は12時間はゆうに超えていました。 (40代女性、耳鼻咽喉科)
- 長く国公立の大学・勤務先で働いてきて、私立の大学に異動となった時、寝られない当直でも平日は一晩8000円という当直料に目が点になりました。労働力の搾取も良いところだと、うんざりしたのを思い出します。 (40代女性、形成外科)
- 労基署に指導を受けた病院では、日当直中に、救外や病棟に呼ばれて働いた時間を時間外勤務として、時給があったが、労基署に指導されていない病院では日当直料のみの手当てであったこと。 (60代男性、一般内科)
- 一度起こされたらすぐには眠れない (50代男性、消化器外科)
- 十分な休息なんて夜間に取れたことは一度もない (60代男性、小児科)
- 夜間の仮眠時間は、ほぼ取れない。 休憩時間になっているが、フルで取れた試しはない (30代男性、脳神経外科)
- 当直翌日の午後は休みだが、上級医は取れないことが多い。 (40代女性、リハビリテーション)
- 救急待機となるとリラックスしての勤務あるいは休養時間とは言えないと思う。 (60代男性、精神科)
- 休日に出勤した場合は,時間外手当が付きますが,待期については手当はありません. (60代男性、消化器内科)
- 電話対応も労働のはずだが、毎晩起こされても支払われたことは一度もない (50代男性、脳神経外科)
- 実際に病院に泊まる当直と、オンコールと呼ばれる、緊急手術時の自宅からの呼び出し医師という制度もあった。自宅でも常に病院PHSを携帯し夜中でも呼ばれたら駆けつける必要があったが何もなければ給料、手当は出ない。 (40代女性、産婦人科)
- オンコールの扱いも何らかのルール(ある程度の対価の補償など)が欲しい (40代男性、小児外科)
- 各科待機も拘束されており対価を払うべきだと思う。 (30代男性、その他診療科)
- 夜間、休日待機は心身共に疲弊する重労働。50代半ばともなると難しくなってくる。かと言って若いDrも積極的ではなく、当クリニックでも体制の維持は危機に面している。特に訪問では自動車事故の危険も高く、ドライバーやアシスタントの援助が必須である。 (60代女性、在宅診療)
- オンコール体制です。労働時間として換算されていません。一晩中働いても翌日普通に日勤勤務です。症例が落ち着いたら、他の人たちが気を使って帰してくれています。病院に内緒で。でも手術件数によっては休みなく働きます。これが続くと疲れが取れません。体調悪くなります。自分のやりたいこと諦めて家で休みます。 (50代女性、麻酔科)
- 歳をとるにつれ、ちゃんとした休日がないと辛くなります。 (40代女性、消化器内科)
- 宿直は呼ばれなくても拘束されて疲れる。 (50代男性、消化器内科)
- 週三日当直のあった時代は、肉体的だけではなく、精神的疲労も大きかったです (30代女性、形成外科)
- 時間外は自己申告制度なので、「これは労働時間」とみなす基準が医師によってバラバラで不公平感がある。 (20代男性、消化器外科)
- 以前の職場で夜間の実労働時間を見かけ上減らすためにカルテを開くなと言われた。 (40代女性、産婦人科)
- 勤務先の病院は3次救急病院なのに2次救急の患者を多数受け入れている影響で、3次救急の患者を十分に受け入れられていないのは本末転倒だと思う。勤務先の病院の特性に合わせた患者を受け入れられておらず、それなのに時間外勤務は長くなり、矛盾を感じている。 (40代男性、麻酔科)
- 救急を診ている先生は通常業務としての「労働」=翌日は休めるルールだが、救急車と救急患者で一睡もせず格闘する、一方で管理当直は、病院内とはいえ、寝当直で少ないながら当直手当が支給される、となると誰も救急を診たいはずがなく、反乱が起きる。 (40代男性、脳神経外科)
- 休暇帰省中に、受け持ち患者の急変のため夜中にタクシーで出勤した事があります。20000円かかりましたが実費です。 (40代女性、産婦人科)
宿日直許可と実際の対応状況との乖離
対応に対する手当・報酬が安い
宿日直での休息が取れない
オンコール対応の扱い
夜間・休日対応による心身への負担
その他
通常業務に加えての休日や夜間の対応は医師にとって少なくない負担になっています。医師の働き方改革を実を伴ったものにするためには、負担を減らしていく取り組みはもちろん、実際の負担感に見合った扱いをしていくことが重要なのかもしれません。
【参考】回答者の属性
調査概要
| 調査内容 | 医師の休憩に関するアンケート調査 |
|---|---|
| 調査対象者 | 株式会社メディウェルに登録している医師会員 |
| 調査時期 | 2024年4月23日~2024年4月30日 |
| 有効回答数 | 1,802件 |
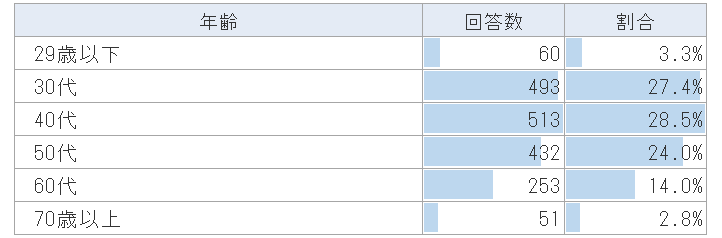
年齢
性別
診療科
地域
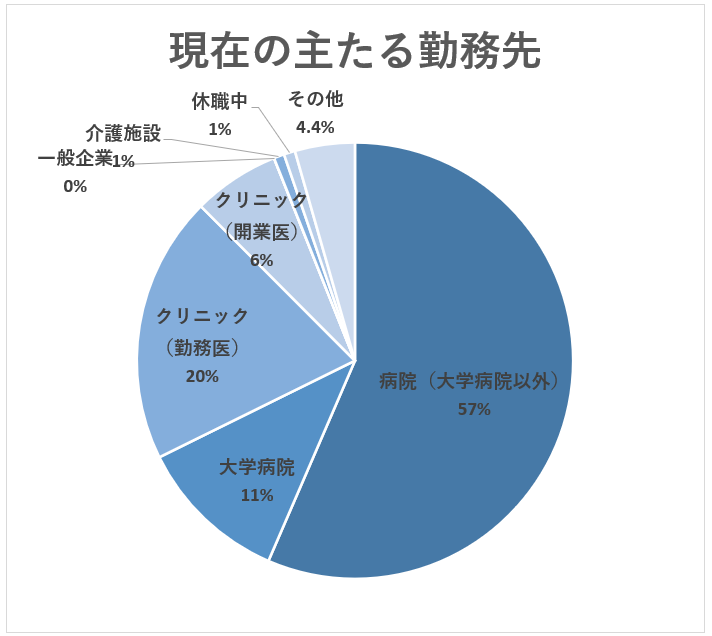
主たる勤務先











 公式SNS
公式SNS





