若手医師の多くが取得を目指す「専門医資格」。自身の専門性を証明するなどの役割を果たす一方で、その取得や維持には多大な労力が伴います。2018年に新専門医制度が導入され、新制度で専門医資格を取得した医師も増えてきた中で、医師たちにとって専門医資格の位置づけはどのように変化してきたのでしょうか。
今回、メディウェルの会員医師2,090名を対象に、専門医資格に関するアンケート調査を実施しました。本記事ではその結果をもとに、医師の専門医取得率や寄せられた声などから、取得・維持における苦労、メリット、そして制度に対する医師の本音をご紹介します(回答者の属性)。

目次
医師の専門医取得率の現状
医師の約8割が専門医資格を保有
まず、専門医資格の保有状況について尋ねたところ、「専門医資格を取得して現在も所持している」と回答した医師は78.1%にのぼりました。
過去実施した調査で同じ回答をした医師の割合は、2018年調査で78%、2021年調査で72%となっています。
いずれも今回の結果と同水準であり、専門医資格の取得が医師のキャリアにおいて標準的な選択肢として定着していることがうかがえます。
また、「今後取得しようと考えている」(8.3%)と「過去に取得したが現在は所持していない」(3.2%)を含めると、全体の約9割(89.6%)の医師が、何らかの形で専門医資格に関わっていることがわかります。
一方で、約1割(10.4%)の医師は「今後も取得は考えていない」と回答しています。
属性別にみる専門医の取得状況
専門医資格の取得状況は、医師の性別や年代、働く場所によってどのような違いがあるのでしょうか。
女性の保有率は男性より10%低く、ライフイベントが影響か
まず性別で比較すると、専門医資格を「現在も所持している」割合は、男性が81.3%だったのに対し、女性は70.8%と約10%低い結果となりました。
一方で、「今後取得しようと考えている」と回答した割合は女性(13.6%)が男性(6.1%)の2倍以上となっています。
| 【男女別】専門医資格の取得経験と現在の有無 | ||||
|---|---|---|---|---|
| 性別 | 専門医資格を取得して現在も所持している | 過去に専門医資格を取得したが、現在は所持していない | これまで所持したことはないが、今後取得しようと考えている | これまで所持したことはなく、今後も取得は考えていない |
| 男性 | ||||
| 女性 | ||||
出産・育児といったライフイベントの影響で、専門医取得のタイミングを逃したり、更新を断念したりする女性医師が一定数いる可能性がうかがえます。しかし、取得意欲を持つ女性医師も多く、両立支援の重要性が改めて示唆される結果となりました。
保有率は40代がピーク。年代で見る専門医資格取得状況の変遷
年代別に見ると、医師のキャリアステージに応じて専門医資格との関わり方が大きく変化する様子が明確に表れました。
| 【年代別】専門医資格の取得経験と現在の有無 | ||||
|---|---|---|---|---|
| 年代 | 専門医資格を取得して現在も所持している | 過去に専門医資格を取得したが、現在は所持していない | これまで所持したことはないが、今後取得しようと考えている | これまで所持したことはなく、今後も取得は考えていない |
| 29歳以下 | ||||
| 30代 | ||||
| 40代 | ||||
| 50代 | ||||
| 60代 | ||||
| 70代以上 | ||||
「今後取得しようと考えている」割合は29歳以下で82.4%と圧倒的に高く、若手医師にとって専門医資格がキャリアの第一目標であることがわかります。専門医保有率は30代で75.1%となり、40代で86.6%とピークに達しています。
一方、60代以降になると「過去に取得したが、現在は所持していない」の割合が急増し、70代以上では21.9%にのぼります。定年や働き方の変化を機に、更新の負担が大きい専門医資格を手放すという選択をする医師が増えるようです。
また、50代以上では「これまで所持したことはなく、今後も取得は考えていない」とする意見がいずれも10%を上回り、30~40代に比べてやや高い傾向が見られます。
50代以上の世代が専門医取得を検討していた時期、専門医制度は移り変わりが激しく、医師にとって一般的に価値が高かったり取得するメリットが強く感じられたりする状況ではなかった可能性がうかがえます。
病院勤務医で保有率8割超。働き方で異なる専門医の必要性
勤務先別では、専門医を「現在も所持している」割合は「病院(大学病院以外)」(82.2%)が最も高く、次いで「クリニック(開業医)」(80.4%)、「大学病院」(78.4%)と、臨床の第一線で専門性を求められる勤務先で高くなる傾向が見られました。
| 【勤務先別】専門医資格の取得経験と現在の有無 | ||||
|---|---|---|---|---|
| 勤務先 | 専門医資格を取得して現在も所持している | 過去に専門医資格を取得したが、現在は所持していない | これまで所持したことはないが、今後取得しようと考えている | これまで所持したことはなく、今後も取得は考えていない |
| 病院(大学病院以外) | ||||
| 大学病院 | ||||
| クリニック(勤務医) | ||||
| クリニック(開業医) | ||||
| 一般企業 | ||||
| 介護施設 | ||||
対照的に、「一般企業」(52.9%)や「介護施設」(53.3%)では保有率が5割程度にとどまり、「今後も取得は考えていない」割合もそれぞれ32.4%、40.0%と高くなっています。
また、若手医師が集まる「大学病院」では「今後取得しようと考えている」が17.4%と他よりも高く、育成機関としての役割がうかがえました。働く場所によって専門医資格の重要度が大きく異なることがわかる結果となりました。
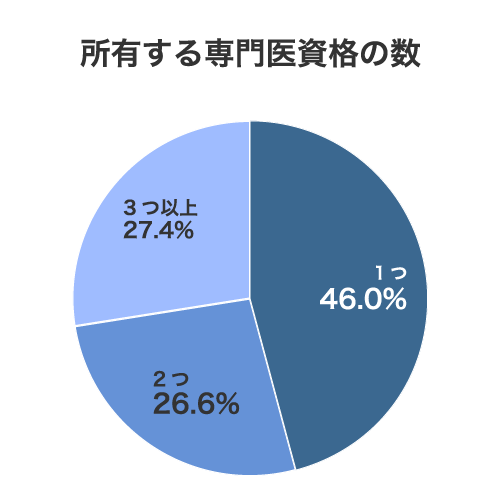
半数以上が複数資格を保有
次に、専門医資格を「所持している」と回答した医師に保有資格の数を聞いたところ、「2つ」(26.6%)と「3つ以上」(27.4%)を合わせると54.0%となり、半数以上の専門医が複数の資格を保有している実態が明らかになりました。
この背景には、基本領域の専門医資格を取得したのちに、サブスペシャルティ領域の専門医を取得するというキャリアパスが一般的であることが考えられます。自身の強みを明確にしたり、対応できる領域を広げたりと、キャリアの選択肢を増やす狙いがうかがえます。
調査結果から、多くの医師にとって専門医資格はキャリアを進める中で取得することが一般的である現状が見て取れました。しかし、専門医資格の取得や維持は決して平坦な道のりではありません。次に、医師たちが実際に感じている、専門医取得のリアルな「苦労」について詳しく見ていきます。
専門医取得のリアルな「苦労」とは
多くの医師が保有する専門医資格ですが、その取得から維持・更新に至るまでにはさまざまなハードルが存在します。
最大の壁は「専門医試験」。症例集めや単位取得も大きなハードルに
専門医資格の所持者に、取得に関して苦労やハードルに感じたことを尋ねたところ、最も多かった回答は「専門医試験」(34.5%)でした。次いで「必要な症例の取得」(28.7%)、「学会や専門医機構での単位取得」(24.0%)、「論文執筆」(21.2%)と続きます。
| 専門医の取得に関する苦労や ハードルに感じたこと |
回答数 | 割合 |
|---|---|---|
| 専門医試験 | 564 | |
| 必要な症例の取得 | 468 | |
| 特にない | 436 | |
| 学会や専門医機構での単位取得 | 392 | |
| 論文執筆 | 347 | |
| 研修病院での勤務条件 | 241 | |
| 研修病院での指導体制 | 179 | |
| 研修病院(プログラム)の選定 | 158 |
これらの結果から、試験勉強や論文執筆といった学術的な活動に加え、日々の臨床業務の中で要件となる症例や単位を確保することに多くの医師が苦労している実態がうかがえます。
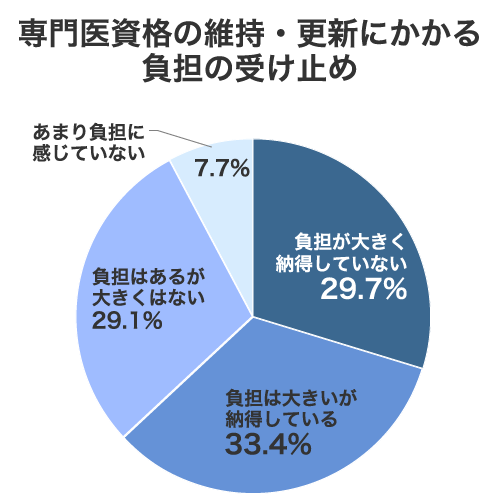
資格維持・更新にかかる負担、6割超の医師が「大きい」と回答
では、資格取得後の維持・更新についてはどうでしょうか。その負担について尋ねたところ、「負担は大きいが納得している」が33.4%と最も多い結果となりました。
「負担が大きく納得していない」(29.7%)と合わせると、6割以上の医師が負担を「大きい」と感じています。専門性を担保するためのコストとして受け入れつつも、その負担の大きさに課題を感じている医師が多数派であることがわかります。
【自由回答】試験、論文、家庭との両立…専門医取得に関する医師たちのリアルな体験談
専門医取得に際しての具体的なエピソードを自由回答で募ったところ、さまざまな苦労や葛藤など、リアルな声が寄せられました。
医師になり、もう重要な試験はすべて終えたと思っていたら5年後に難しい試験があった。合格率6割台でプレッシャーがあった。試験の流れを忘れかけていたところもあり、きちんと早めに準備すればよかったと今は思います (40代男性、眼科)
当時、リハ科はまだ指導医および研修施設が少なく、出身大学にリハ講座がなかったので研修先に苦労しました。また当時は論文執筆が必須で掲載までに時間を要し、指導医の先生にご無理をおかけしました (50代男性、リハビリテーション)
開胸症例以外は十二分に条件を満たしていたが、開胸症例が足りないため1年受験が遅れた。症例の手術記載を大量に印刷して紙で郵送する無駄を強く感じた。NCDをちゃんと活用してほしい。お金が高い (30代男性、呼吸器外科)
同期が内科専門医の際に不当な理由で二次査読者にレポートをリジェクトされて、結構問題になった (30代男性、消化器内科)
東京都内で試験があるので地方から上京し宿泊して取得するのは、業務を数日休む必要もあり、かなり大変だと思った (50代女性、心療内科)
激務勤務時にはじめて消化器外科専門医の試験を受けるも不合格。翌年、妊娠中で業務量はセーブしていたものの妊娠による睡魔や胎動と闘いながらなんとか合格。試験に集中できるタイミングってないんだなと実感しました (30代女性、消化器外科)
家庭との両立のため自宅では全く試験勉強をせず、通勤などの移動中でほぼ全て終わらせたことです。このため試験の9ヶ月くらい前から準備して進めました (40代男性、呼吸器内科)
オンデマンドで学会の単位が取れるようになったので、楽になった。子供があると学会に行くのが大変なのでとても助かります (40代女性、耳鼻咽喉科)
j-osler一期生であり、とてつもなく大変だった。いい加減にしてほしい (30代男性、血液内科)
コロナで試験自体が2年延期になり、受験させてもらえなかった (30代男性、その他診療科)
当時の専門医試験は、問題は公開されていたが解説が全くついていなかったので、解けなかった問題については自分で調べるしかなかった。地方病院のネーベン時代はスタディ・グループもなく、一人で調べ物をするので時間が非常にかかったが、振り返ればたいへん良い勉強になりました (60代女性、形成外科)
専門医取得のメリットは「スキル・知識の向上」
多くの医師が多大な労力やコストをかけて取得・維持する専門医資格。医師たちは、それに見合うメリットを感じているのでしょうか。続いては、専門医資格がもたらすメリットと、そのコストパフォーマンスについて医師の本音を探ります。
スキル・知識向上が約半数。最大のメリットは「自己研鑽」
専門医資格を保有する医師に、取得して感じたメリットを尋ねたところ、最多の回答は「取得の過程で自身のスキル・知識が向上した」(49.2%)でした。
| 専門医を取得していて感じたメリット | 回答数 | 割合 |
|---|---|---|
| 取得の過程で自身のスキル・知識が向上した | 804 | |
| 転職・就職において選択肢が広がった | 535 | |
| 特にメリットはない | 416 | |
| 他の医師から信頼されるようになった | 268 | |
| 患者からの信頼を得られるようになった | 236 | |
| 給与や待遇が改善された | 226 | |
| 患者向けの広告として活用できた | 177 | |
| 後輩医師の指導に活用できた | 138 | |
| 医師以外のスタッフから信頼されるようになった | 128 |
ここまでの調査で多くの医師が試験や症例集めといった過程に苦労していることが明らかになっていますが、その苦労そのものが自己研鑽につながり、最大のメリットとして実感されているようです。
次いで「転職・就職において選択肢が広がった」(32.8%)が挙げられ、キャリア形成における実利的な価値も評価されています。
一方で、「特にメリットはない」という回答が25.5%と3番目に多く、4人に1人の医師は明確なメリットを感じられていないことも見逃せません。
給与・待遇の改善や周囲からの信頼といった、直接的な見返りを実感している医師はまだ少数派であり、資格の価値は個々の医師の働き方や環境によって大きく異なることがうかがえます。
専門医制度、「コストがメリットに見合わない」の声
専門医資格にメリットを感じている医師が一定数いるものの、一方で多くの医師が制度に対してさまざまな不満を抱えていることも明らかになっています。
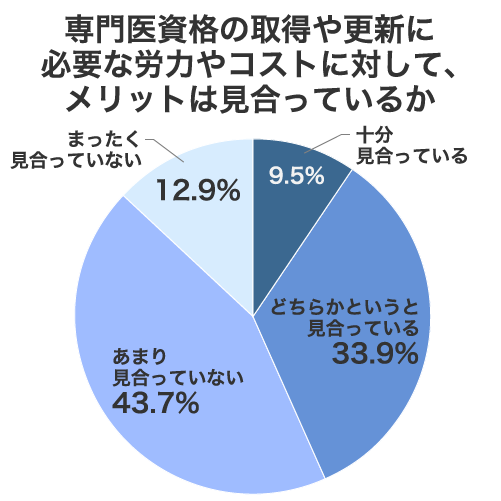
取得・更新にかかるコストとメリット、「見合っていない」が過半数
専門医資格の取得や更新に必要な労力・コストに対して、メリットが見合っているかと尋ねたところ、「あまり見合っていない」(43.7%)と「まったく見合っていない」(12.9%)を合わせた、否定的な回答が56.6%と過半数を占めました。
多くの医師がスキル向上といった内面的なメリットを感じつつも、それを上回る金銭的・時間的コストに負担を感じ、結果として「割に合わない」と考えている実態が浮き彫りになりました。
【自由回答】高すぎるコスト、複雑な要件…専門医制度への不満と改善への提言
自由回答では、コストパフォーマンスに対する不満の背景にある、具体的な問題点や制度への改善を求める声が数多く寄せられました。
◆専門医資格維持の経済的負担
-
- 更新・取得のための費用が上がっており、学会全般の費用が上昇していることも含め、金銭的負担が大きすぎる (40代男性、その他診療科)
- 維持のための、費用負担が病院によって、違いがあります (50代男性、循環器内科)
- 新規取得も維持もかかる費用が高くなっている傾向にあり、複数個維持することが難しくなりつつあるように感じる。主たる専門医のみ維持すれば、サブスペシャリティの領域は”元専門医”でも良いかとも考えるようになった。専門医を維持することで病院にメリットがある場合、維持費を補助してくれれば良いが、多くの施設ではそうではないので出費がかさむ (30代男性、麻酔科)
- 維持にかかる費用が高いわりに、給与に反映されない (40代男性、消化器外科)
◆専門医機構と更新要件の課題
-
- 専門医機構が認定料、更新料などこれまで不要だった金を取るのが気に入らない (40代男性、一般内科)
- 放射線科領域では、今後専門医機構が、一階部分の放射線科専門医のみならず、二階部分の診断専門医も機構の基準で統制していくことになります。診断専門医の取得や更新であまり意味のない部分で負担が増えると、欧米と違いそれ程報酬に差がないなら、新規の取得者や更新者が減少していく可能性があると考えています (60代男性、放射線科)
- 新専門医機構に移行すると維持が難しくなる可能性があり不安である (40代男性、循環器内科)
- 産婦人科学会認定医から機構専門医へ移行がマストになったのが納得いかない。そもそも認定医のメリットなく、ただの金集め。同じ払うなら日本産婦人科学会に払うほうがマシだし対応もよい (50代女性、産婦人科)
◆診療報酬・給与における評価
-
- 専門医の能力が報酬に反映されない日本のシステムはおかしい (40代男性、消化器内科)
- 取得した後の差別化、インセンティブが欲しい (60代男性、消化器外科)
- 専門医取得の労力に対してメリットはまったく見合っていないが、奴隷のように常勤医として働きたくなければ、専門医を取得・維持するしかない (40代男性、麻酔科)
- 専門医取得していても特にメリット感じず更新なしで良いかと考えている (50代男性、麻酔科)
◆専門性の証明とキャリア形成
-
- 大学医局をやめて小さな病院に就職した場合専門医はなくてもやっていける (50代男性、麻酔科)
- 取得する方が望ましいとは思うが、診療上必須かどうかと問われると必要かどうかは言い切れない (30代男性、腎臓内科)
- 専門医を取得しても、それを活用できなければ意味が無いので、セルフプロデュースのために必要なものと割り切っている (30代男性、一般内科)
- 正直なところ、精神科においては精神保健指定医の方が資格として圧倒的に重要なため、専門医はおまけ的な感覚に近いです (40代女性、精神科)
- 専門医取得は患者さんや周囲の医師も含めたスタッフに最低限のスキルを持っていることの提示になります。特に短期間の勤務地では技量を計る目安になっているものと考えます (50代男性、呼吸器内科)
◆家庭・働き方と資格維持の両立
-
- 産科、育児中、オンラインがかなり助かりました!オンラインじゃなきゃ単位が厳しいです (40代女性、産婦人科)
- 麻酔科専門医も取得していましたが、夫の研究に帯同した関係で更新できず、帰国後、再取得は行わずに転科いたしました。週三日の勤務が二年間なければ麻酔科専門医資格を失うというのは、他科より厳しい条件に思いました (40代女性、健診・人間ドック)
- 日本耳鼻咽喉科学会は、留学等に伴う一時休止が可能で、休止期間も最大5年間と、非常に融通が利くため良いと思います (30代男性、耳鼻咽喉科)
- 現在のシステムはおかしい。研修基幹病院が大きな病院や大学病院などのみで地方の病院に従事しつつ専門医をとることができないため地域から若手がいなくなっている (40代男性、小児科)
- サプスペが欲しいけど医局人事でなかなか中央の施設には行けない (50代男性、産婦人科)
◆今後の専門医制度への改善提案
-
- 現在は更新条件が複雑になりすぎている気がするので、これまでのようなシンプルさに戻ることを期待したいです (40代男性、眼科)
- 学会認定、機構認定と二重構造を、やはり一本化すべき。機構が学会の要望を取り入れて、スムーズに機構認定専門医へ一本化すべき (70歳以上男性、リウマチ科)
- 自己研鑽、生涯学習の結果として有意義だが、メリットはほとんどない。まずは自由標榜制を廃止、「なんちゃって」内科・小児科・皮膚科などを排除すべき (60代男性、一般内科)
- もう少し専門医習得維持が、病院経営に役に立つかの議論をしてみては良いのではないか (50代男性、消化器外科)
- 専門医資格で給与が上がったり、施設に補助金を出したりインセンティブをつけるべき (40代男性、循環器内科)
専門医制度へのさまざまな意見が見られましたが、医師たちはキャリアアップのために専門医以外にはどのような資格に関心を持っているのでしょうか。次章では、医師が取得した、あるいはこれから取得したいと考えている専門医以外の資格について見ていきます。
専門医以外で医師が取得した・したい資格は?
専門医以外で最も人気の資格は「産業医」
医師が所持している専門医以外の資格や、これから取得を考えている専門医以外の資格として、最も多く挙げられたのは「産業医」(26.8%)でした。
| 専門医以外でこれまでに取得した資格や今後取得しようと思っている資格 | |
|---|---|
| 資格名 | 割合 |
| 産業医 | |
| 認定医関連 | |
| 精神保健指定医 | |
| 労働衛生コンサルタント | |
| 指導医関連 | |
| 医学博士 | |
| ICD | |
| 緩和ケア | |
| ファイナンシャルプランナー | |
| MBA | |
| 母体保護法指定医 | |
| スポーツドクター | |
産業医は当直オンコールなどの不規則な勤務がなく、臨床医に比べて身体的な負担が少なくなるため人気が高い傾向がみられます。
企業規模によっては常勤でなく非常勤として産業医を抱えるケースもあり、件数は少ないものの幅広い働き方の需要があるため活用しやすい資格といえます。
「労働衛生コンサルタント」(4.5%)は厚労省が認定する国家資格で、産業医と同様労働者の安全衛生水準向上に寄与する役割があり、産業医とともに所持するとより活躍の場が広がります。
そのほか多かったのは医療系の資格で、「認定医」(9.6%)や「指導医」(4.5%)などステップアップを目指す回答も見られました。
それぞれの回答の一例は下記の通りです。
認定医
-
- がん治療認定医
- 脊椎脊髄病医
- 産科婦人科遺伝診療学会認定医
- 緩和医療認定医
- マンモグラフィ読影認定医
- 内視鏡技術認定
指導医
-
- 大動脈ステントグラフト指導医
- 呼吸器外科指導医
- 再建マイクロサージャリー分野指導医
- プライマリーケア指導医
- 禁煙認定指導医
- 救急指導医
- 結核抗酸菌症指導医
医師が興味を持っている医療系以外の資格とは?
医療と関連しない資格の中で比較的回答者数が多かったのは「ファイナンシャルプランナー(FP)」(1.5%)でした。
医師は多忙さや特殊な労働環境から、ライフプランと資産形成についてじっくり学んだり考えたりする余裕がないまま年数を重ねている人も多いのではないでしょうか。
それでいて、高収入な職業であることから、投資の勧誘など大きなお金が動く話が舞い込みやすい立場でもあります。お金の知識を身に着けておく重要性を感じている医師が多いのかもしれません。
メディウェルでも、医師の節税対策についてFPのアドバイスをまとめた記事を紹介しています。
・医師の節税に関する記事はこちら>「医師の節税の実態…人気の高い対策は?FPによるアドバイスも」
また、回答数は少なかったものの、医療と関連しない下記のような資格を挙げた医師もいました。
-
- 弁護士
- 税理士
- 社会保険労務士
- 宅地建物取引士
- 会計士
- 天気予報士
- レスキューダイバー
- アートメイク
- ペットのトリマー
- 利き酒師
難関国家資格や趣味の領域まで、医師が多忙な中でも幅広い興味を抱いて資格取得をしたり、取得を検討したりしていることがわかります。
【自由回答】キャリアにおける専門医制度や資格について、医師はどう感じている?
アンケートに回答したすべての医師に対して、キャリアにおける専門医制度や資格についてどう思うか聞きました。
資格への評価は良し悪しが分かれましたが、取得や維持の負担感や制度設計への課題感など、改善を望む声が多く寄せられています。
◆専門医資格の価値と意義への評価
-
- 自身の診療領域であれば、持っているのがあたりまえ (40代男性、泌尿器科)
- 専門医なんて、と思う若い先生方もいるようだが、確かに専門医だから腕が良い、と言い切ることはできなくても、そこに至る過程を経験したか、しないかは自身の医師人生において大きな違いとなると私は思います。専門医を取らずに活躍している先生方は、やはり、人には見えないところで相当の努力をしており、楽をして何かを成し遂げるのは難しい、のだと思います (50代女性、形成外科)
- 多様なキャリアの選択肢があるので、専門医を必要としない人もいると思います。自分が何がしたいのか考えて選択できると良いと思います (30代女性、精神科)
- 大学で教官を目指す人、市中病院で部長職になりたい人は学位とともに専門医、指導医は必要だと思う (40代男性、一般内科)
- 専門医がなくても他科の薬も処方できるし、専門医がなくても優秀な先生はたくさんいます。制度としては形骸的で機能していない気がします (30代女性、皮膚科)
- 私にはメリットはなかったが、専門医が何もないのは恥ずかしいという気持ちがあり、取得せざるを得なかった (70歳以上男性、一般内科)
◆知識・技術のアップデートと医療の質の担保
-
- 各診療科の基盤となる学会の専門医資格の取得には、専門医試験の勉強を通じてある程度の知識の取得やスキル向上に役立つと思う。昨今では、患者側の視点ではあまり専門医資格の有無を必ずしも気にしないようではあるが、やはり専門医資格を持っているのとそうでないのとでは、ある程度差があるように感じてしまう (30代男性、耳鼻咽喉科)
- 昔は自己流の医者が多かったが、専門医制度により精神科医も標準化されつつあると思う (50代男性、精神科)
- 専門医を取得する上で試験があり勉強しなければならず、医師の知識向上にはよい制度であると思います (40代男性、消化器内科))
- 専門医を取得した後に研鑽を怠り、時代遅れの診療を行っている医師が散見される。少なくともガイドラインに準拠した診療ができるよう、更新制度を工夫すべき (50代女性、婦人科)
◆経済的インセンティブと費用負担
-
- インセンティブがないので、経済的価値はない。出世には必要かも知れないが、出世したところで待遇は悪化するだけなので、名誉以外の何も得られない (40代男性、形成外科)
- 専門医があるから出来る手技を決めたり、給与等に反映する様にシステムを作るべき (60代男性、救命救急)
- 医師の知識・技量をより正確に反映し、待遇にも明確に反映されるような制度にしてほしいと思います。現状では専門医資格を維持するメリットが大きくないように思います (50代男性、神経内科)
- 報酬上のメリットがなく、むしろ診療報酬制度が専門医制度を利用して診療点数の条件にするなど、政治が「他人のふんどしで相撲を取る」ことに利用する現実とそれに異議を唱えない現在の医師会や医学界の姿に憤りを感じる。努力する者にそれなりのモチベーションを維持できるような報酬制度に改善すべき。年々医療行為の診療報点数での評価を下げていくばかりでは、今の医療崩壊はますます悪化するばかり!! (60代男性、一般外科)
◆専門医資格を取得・維持するハードルの高さ
-
- 精神科に関しては、専門医資格取得の要件が勤務医にはハードルが高すぎる上、資格が質の担保にどれ程役に立っているのか疑問がある。つまり、取ろうと思っても、指導医がいない病院に勤めていればどうしようもないし、大金をかけて取るメリットもない (50代男性、精神科)
- 認定施設での勤務が必須とか、受験回数の制限という条件があると、現実的には専門医をとりたくても受験資格の段階で諦めざるを得ない、ということがあった。可能なら改善を望みます (50代女性、一般内科)
- 実質的に当直を続けなければ専門医が取れない形になっていたり、労働力を安く確保するための道具として専門医制度が運用されていることが問題。その人に合った働き方をする中で、必要な学習や経験を積めば取得できる形に変えるべき (40代男性、精神科)
- 私の世代はキャリアを積むことで、専門員制度や資格の習得が出来上がってきた時期なのであまり負担はなかったと思います。今は資格を取るためにキャリアの方向を考えなければいけないものもあり働く病院、給与等に影響が出てくることがあるので負担が大きいかもしれないけど、習得してほしいと思います (60代男性、産婦人科)
◆専門医制度の設計と運営における課題
-
- 学会や研究会が乱立し、専門医や認定医などを設定して集金しているように思えることがある。質的量的にもっと厳選して学術的に不適切なものは淘汰されるようにし、また努力により取得・維持されている資格にはベネフィットがあるようにすべきである (60代女性、一般内科)
- 現在の専門医制度では、取得するための労力などの違いにより、逆に医師の偏在を助長しているのではないか危惧しています (40代男性、総合診療科)
- 学会認定と日本専門医機構の統一化、さらに内科学会の認定医と専門医の一本化を早急にすべきである (70歳以上男性、リウマチ科)
- 専門医制度自体がお国の政策的になっており、専門医師の平均値を上げる方向に働いているようであるが、出る杭は打たれる、組織の構成員の能力向上のための犠牲者が出る、などの反作用はある。このような仕組みの負の作用に指導者(主に老人、認知機能の衰えのある者もいる)が無頓着、場合によっては、見て見ぬふり、わざとを決めていることあり、あまり、いい制度と言えないのでは。専門医の能力をあげその数を増やす目的が支配者、指導者の権威基盤の向上の目的に刷り変わっているように見られることあり (40代男性、麻酔科)
まとめ
今回の調査では、医師の約8割が専門医資格を保有している結果となりました。
専門医資格を取得する最大のメリットとして「スキル・知識の向上」が挙がっていることから、自らの専門領域への理解を深める上で有意義だと受け止めている医師が多いといえます。
しかし、取得・維持のハードルは高く、過半数の医師はコストとメリットが「見合っていない」と感じていることも明らかになりました。特に、取得時期が妊娠・出産といったライフイベントと重なる女性医師や、研修機会の限られる地方の医師にとって、より厳しい状況がうかがえました。
専門医資格はメリットもあるものの、職場や働き方によってメリットを生かし切れないこともあるかもしれません。医療機関によっては、専門医を優遇する措置を取っていたり、資格取得や学会参加への助成制度があるところもあります。
今の勤務先で専門医を維持し続けるコストとメリットが見合わないと感じる方は、よりメリットを感じられる勤務先を探してみるのもひとつの選択肢ではないでしょうか。
【参考】回答者の属性
調査概要
| 調査内容 | 専門医の取得状況とキャリアへの影響に関する医師アンケート |
|---|---|
| 調査対象者 | 株式会社メディウェルに登録している医師会員 |
| 調査時期 | 2025年4月20~29日 |
| 有効回答数 | 2,090件 |
年齢
| 年齢 | 回答数 | 割合 |
|---|---|---|
| 29歳以下 | 68 |
3.3% |
| 30代 | 622 |
29.8% |
| 40代 | 634 |
30.3% |
| 50代 | 421 |
20.1% |
| 60代 | 281 |
13.4% |
| 70歳以上 | 64 |
3.1% |
性別
| 性別 | 回答数 | 割合 |
|---|---|---|
| 男性 | 1,463 | |
| 女性 | 627 |
診療科
| 現在の主たる診療科 | 回答数 | 割合 |
|---|---|---|
| 一般内科 | 213 | |
| 総合診療科 | 40 | |
| 消化器内科 | 118 | |
| 呼吸器内科 | 54 | |
| 循環器内科 | 85 | |
| 腎臓内科 | 29 | |
| 神経内科 | 48 | |
| 内分泌・糖尿病・代謝内科 | 53 | |
| 血液内科 | 26 | |
| 老年内科 | 23 | |
| 人工透析科 | 10 | |
| リウマチ科 | 16 | |
| 一般外科 | 49 | |
| 消化器外科 | 79 | |
| 呼吸器外科 | 14 | |
| 心臓血管外科 | 15 | |
| 脳神経外科 | 40 | |
| 乳腺外科 | 14 | |
| 泌尿器科 | 50 | |
| 整形外科 | 124 | |
| 形成外科 | 44 |
| 現在の主たる診療科 | 回答数 | 割合 |
|---|---|---|
| 美容外科 | 5 | |
| 小児外科 | 4 | |
| 眼科 | 62 | |
| 皮膚科 | 65 | |
| 耳鼻咽喉科 | 52 | |
| 精神科 | 174 | |
| 心療内科 | 5 | |
| 放射線科 | 54 | |
| 小児科 | 72 | |
| 産婦人科 | 79 | |
| 婦人科 | 19 | |
| 麻酔科 | 104 | |
| 救命救急 | 49 | |
| ペインクリニック | 6 | |
| 緩和ケア | 13 | |
| 美容 | 20 | |
| 病理診断科 | 17 | |
| 在宅診療 | 17 | |
| 健診・人間ドック | 40 | |
| リハビリテーション | 30 | |
| 上記以外 | 64 |
地域
| 地域区分 | 回答数 | 割合 |
|---|---|---|
| 北海道・東北 | 176 | |
| 関東 | 899 | |
| 中部 | 273 | |
| 近畿 | 407 | |
| 中国・四国 | 123 | |
| 九州・沖縄 | 208 | |
| 不明・海外 | 4 |
主たる勤務先
| 現在の主たる勤務先 | 回答数 | 割合 |
|---|---|---|
| 病院(大学病院以外) | 1,110 | |
| 大学病院 | 241 | |
| クリニック(勤務医) | 468 | |
| クリニック(開業医) | 112 | |
| 一般企業 | 68 | |
| 介護施設 | 15 | |
| 休職中 | 39 | |
| その他 | 37 |









 公式SNS
公式SNS





