医師が勤務をする際に避けたいことの一つが訴訟のリスクです。ひとたび医療訴訟が起こると医師への影響は大きく、金銭的・時間的・精神的に大きな負担になるほか、メディアで大きく取り上げられるなど社会的な影響が出ることもあります。
このような訴訟のリスクに関する現状はどのようになっていて、医師はどのように受け止めているのでしょうか?
2021年12月に実施した医師1,632名へのアンケート調査の結果を紹介します(回答者の属性)。

目次
- 1. 医師の79%がヒヤリ・ハットの経験あり
- 2. 医師の経験したヒヤリ・ハットの例
- 3. 勤務中に医師が訴訟リスクを感じる頻度
- 4. 実際に訴訟を起こされた経験のある医師は5%
- 5. 実際に訴訟となった医師の事例
- 6. 医師が訴訟リスク対策として実施していること
- 7. 医師賠償責任保険の加入状況
- 8. 医師賠償責任保険であるとよい補償
- 9. 医師が訴訟に巻き込まれた際に勤務先は守ってくれるか?
- 10. 再発防止目的の「医療事故調査制度」、法的証拠になると考える医師が8割以上
- 11. 医療訴訟に関するメディア報道、8割以上の医師が「不適切」
- 12. 訴訟リスクが高いと思う医師の業務
- 13. 訴訟リスクが低いと思う医師の業務
- 14. 医師の訴訟リスクに関する自由回答
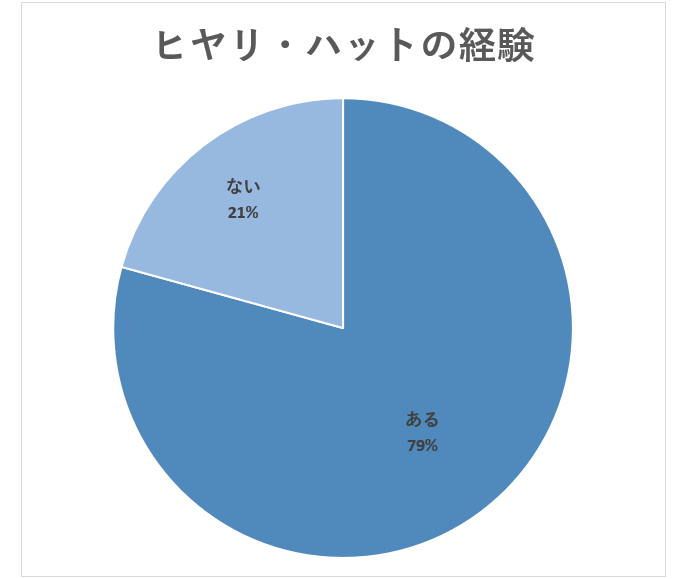
医師の79%がヒヤリ・ハットの経験あり
医師が勤務中にヒヤリ・ハットを経験した割合について調査したところ、下図のようになりました。
実に79%の医師がヒヤリハットの経験が「ある」という結果となっています。
医師の経験したヒヤリ・ハットの例
多くの医師が経験したことのあるヒヤリ・ハットですが、その具体例としてはどのようなものがあるのでしょうか?自由回答では下記のようなものが寄せられました(一部紹介)。
-
- 処方ミス。似たような薬剤名が隣にあって、間違えてそれを入力してしまった。 (60代男性、一般外科)
- 処方したと思っていた薬剤が実際には投薬されていなかった。 (50代女性、精神科)
- 処方した薬剤が禁忌薬だった (60代男性、一般外科)
- 糖尿病薬の誤薬により低血糖 (50代男性、精神科)
- 処方量間違いのヒヤリ・ハット (40代男性、小児科)
- 違う患者へのオーダー間違い (40代男性、形成外科)
- 眼内レンズの患者取り違え (30代男性、眼科)
- 患者に処方予定であった薬剤を処方箋を取り違えて他の患者に処方しようとした。 (60代男性、一般内科)
- 処方する患者の間違い (40代男性、皮膚科)
- 採血で違う患者のスピッツに入れようとしてしまった (40代女性、健診・人間ドック)
- B型肝炎患者の血液検査の針を誤って自己穿刺 (60代男性、一般内科)
- 患者に刺した後の注射針を自分に刺した (50代男性、整形外科)
- 10年以上前の話。当直あけにインフルエンザ予防接種外来中、眠さと単純作業から、一度使用後の注射を次の人に刺してしまった。幸い患者が親子であり謝罪のみで事なきを得た。看護師もつかず1人でする外来だっが、以降は看護師がついてくれるようになった。 (30代女性、循環器内科)
- 兄に打った注射器で誤って妹に注射してしまった。 (40代男性、小児科)
- 注射針が自分にささりそうになったことがあります。 (40代女性、精神科)
- 胸腔ドレーンを入れて大量出血 (40代男性、救命救急)
- 手術中に出血が止まらない (50代女性、耳鼻咽喉科)
- 術中に血管を損傷し大出血を起こした. (50代男性、消化器外科)
- カテーテルによる血管損傷 (40代男性、麻酔科)
- 尋常性疣贅で角化部を削って出血が止まりにくかった (40代女性、皮膚科)
- 非結核性抗酸菌症治療開始時にEBによる視神経炎に関する同意書を渡したが、聞いていないといわれ、その際に眼症状を訴えていた。さいわい、副作用ではなかった。 (40代男性、呼吸器内科)
- 同僚のカルテ記載が全くなく、急変患者の家族へのムンテラに窮した (50代男性、一般内科)
- 患者への病状説明でトラブル。 (60代男性、内分泌・糖尿病・代謝内科)
- 患者家族から飛び降りを制止しており手が離せないので警察通報を依頼され通報して保護した後、患者が対応が悪かったから訴訟すると語られたことがあります。 (40代女性、精神科)
- 精神的な問題を持つ患者家族との対応 (50代男性、消化器内科)
- 慢性硬膜下血腫を見落とした (40代男性、一般内科)
- 腰痛患者の化膿性脊椎炎の見落とし (40代男性、整形外科)
- SAHの見逃し症例を見つけた時 (30代女性、神経内科)
- 亜急性期くも膜下出血を見逃しそうになった。 (40代男性、神経内科)
- 電解質異常を見逃して帰宅させかけた。看護師からの指摘で回避できた。 (30代男性、呼吸器内科)
- 術前の抗凝固薬中止忘れ (50代男性、消化器外科)
- 局所麻酔の針が折れて皮下に迷入しそうになったこと (40代男性、皮膚科)
- 入院患者が異食し、開腹手術となった (40代男性、精神科)
- 消化管透視検査時に糖尿病患者にグルカゴン投与 (40代女性、放射線科)
- 脊椎手術の高位誤認に手術中に気づいた。 (40代男性、整形外科)
処方・投薬のミス
患者の取り違え
針刺し事故
手術・処置中の大量出血
患者説明・コミュニケーション上のトラブル
診察・検査時の見落とし
その他
勤務中に医師が訴訟リスクを感じる頻度
医師は勤務中にどのぐらい訴訟リスクを感じることがあるのでしょうか?調査した結果は下図のようになっています。
「時折ある」という回答と「あまりない」という回答がそれぞれ46%で多くなっており、「頻繁にある」「全くない」もそれぞれ4%となっています。
実際に訴訟を起こされた経験のある医師は5%
一方、実際に訴訟を起こされた経験のある医師の割合は下図のようになっています。
5%の医師が実際に訴訟を起こされた経験が「ある」という結果です。大半の医師は経験していないとはいえ、20人に1人となると他人事とはいえない確率のようにも思えます。
実際に訴訟となった医師の事例
過去に訴訟になった経験がある医師を対象にその内容について質問したところ、以下のような回答がありました(一部紹介)。
指示にしたがわず自己判断でリハビリを行い、悪化して他院に行きそこの医師から吹き込まれたことを信じて、当院の治療が間違っていたと裁判をおこした (40代女性、整形外科)
手術後の頭蓋内合併症 (60代男性、心臓血管外科)
救命のための手技をおこなったが、施術に対する合併症が発生し、注意義務違反として訴えられた (30代男性、救命救急)
受け持ち患者の家族が、病院を訴えた。髄膜炎の治療が遅れたことに関して (60代男性、脳神経外科)
手術結果に対する期待と実際との乖離があり、事前の説明が不十分だったとの訴訟。事実は術前に何時間もかけて説明を尽くしており患者も納得を伝えて来ていたが、それでも事後に訴訟となった。 (50代男性、整形外科)
入院中の患者が当直時間中に自殺企図をして最終的になくなった。 (40代男性、精神科)
下肢外傷患者がガス壊疽となり切断を余儀なくされた (50代男性、整形外科)
前立腺肥大症術後の継続する出血。 (60代男性、泌尿器科)
脳性麻痺事例 (60代男性、産婦人科)
嚥下障害の高齢者が誤嚥性肺炎で挿管が必要になった際、義理の息子が挿管を拒否、死亡したあとで医療過誤だと500万円の損害賠償額を求めて訴訟を起こした。最終的にこちらが勝訴したが最高裁で棄却されるまでに4年間かかり、弁護士に支払った弁護料は300万円を超えたと聞いた。勤務先の病院が弁護料を勘案して和解に舵を切る可能性はあると思っていたので本当に良かった。 (50代男性、消化器外科)
医師が訴訟リスク対策として実施していること
このような医療訴訟のリスクに対して、医師はどのように対処しているのでしょうか?自由回答(一部)では以下のような対策が寄せられました。
-
- 家族や患者としっかりコミュニケーションをとる。 (60代男性、一般外科)
- あらかじめリスクの説明をする。 (50代女性、精神科)
- 本人,家族への丁寧な説明 (50代男性、乳腺外科)
- 丁寧な病状説明に尽きると思う (40代男性、一般内科)
- 患者や家族への説明。正直に話す。 (60代男性、循環器内科)
- できるだけ患者さんの意見に耳を傾けて、基本的に意見を真っ向から否定をしないようにすること。 (40代男性、呼吸器内科)
- 軽微な合併症でも起こした場合は、患者さんサイドにすぐに説明して、フォローをしっかりする。 (50代男性、麻酔科)
- 患者さんとの信頼関係を築くこと (40代男性、整形外科)
- 患者の状態変化時には家族への連絡をまめに行う (40代男性、精神科)
- 普段から患者さんのお話をよく聞いて信頼関係を築くようにしています。 (30代女性、産婦人科)
- 説明をしっかり行い内容をカルテに記載する (40代男性、小児科)
- とにかくカルテに残す。怪しい時は必ず誰か同席させる。 (40代女性、整形外科)
- 疾患や予後に関する説明書類に医師、同席スタッフ、先方家族の署名をして、コピーを全員に配布している。 (50代男性、脳神経外科)
- 産業医活動では面談対象者の発言は全てメモに残すようにしている。 (30代男性、その他診療科)
- 同意書を取得する際にリスクとベネフィット両方説明し、カルテに記載する (30代女性、一般内科)
- ミスをしないように注意している (40代女性、皮膚科)
- とにかく何回も確認する (50代男性、乳腺外科)
- 網羅的な読影、画像の隅々まで読影。カルテの情報を確認しながら読影。 (30代男性、放射線科)
- 手術前日は十分睡眠を取り疲労を残さないようにしている。薬剤の確認を複数回必ず行う。手順は全て基本通りに行い手を抜かない。 (60代女性、麻酔科)
- 指差し呼称などのミス防止 (40代男性、形成外科)
- 1件2億円で3件まで可能な保険に入っています。 (40代男性、一般外科)
- 医師賠償責任保険に加入している (50代男性、健診・人間ドック)
- 医師賠償責任保険の最高額に入っている。毎年掛け捨てで勿体ないような気がするが・・・。 (60代男性、一般内科)
- 学会で斡旋している賠償保険に加入している (40代男性、放射線科)
- 個人で医師賠償保険に入っている。 (30代男性、精神科)
- 上司に相談、患者への丁寧な説明とカルテ記載、一人で対応しない (40代女性、乳腺外科)
- 不安な際は他の医師にコンサルをする (30代男性、一般内科)
- 報連相。危ないと思ったらいろんな人に相談する (30代女性、神経内科)
- 女性患者を診察する際は決して一人で診察しない。 (30代男性、耳鼻咽喉科)
- 2名以上でダブルチェックを行う (50代男性、消化器外科)
- 医師会の嘱託弁護士を病院で契約している。 (50代男性、精神科)
- 相手の挑発に乗らず、常に冷静に、上司への報連相を大切にする。 (50代女性、在宅診療)
- 侵襲的な手技は、日中に行う (50代男性、呼吸器外科)
- 医療安全管理室の情報をチェックしている (40代男性、一般内科)
- 見聞きしたインシデントを他山の石として気をつけている。同僚との情報共有 (40代女性、在宅診療)
患者や家族への十分な説明
患者や家族との関係構築
カルテへの詳細な記載など記録をとる
入念にチェックする
医師賠償責任保険への加入
周囲の協力を得る・情報共有
その他
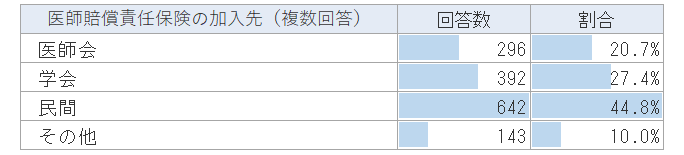
医師賠償責任保険の加入状況
訴訟リスク対策の1つとして自由回答でも挙げられていた医師賠償責任保険ですが、どのぐらいの医師が利用しているのでしょうか?加入状況について質問したところ、下図のようになりました。
「加入している」が88%となっており、多くの医師が医師賠償責任保険に加入している状況となっています。
また、その内訳(加入先)は下表のようになっています。
民間が加入者のうちの44.8%(※複数回答のため重複含む)と最も多い状況です。この状況から、多くの医師が訴訟リスクに対して一定程度意識して備えていると考えられます。
医師賠償責任保険であるとよい補償
医師の訴訟時のリスクを軽減する医師賠償責任保険ですが、医師にとってどのような補償があるとよいのでしょうか?自由回答(一部)では以下のようなものがありました。
-
- 医療訴訟時の医師の心のケアを担当してくれること。 (70歳以上男性、循環器内科)
- 精神的ダメージに対するお見舞金のようなものがあれば、少しは救われた気持ちになれそう。 (50代男性、精神科)
- 心理的なサポート。医師も人間。 (40代男性、老年内科)
- 精神的サポート (40代男性、救命救急)
- 加害者になった医師への精神的サポート (30代女性、眼科)
- 弁護士先生の特約 (40代男性、整形外科)
- 弁護士費用を担保してくれる保障 (50代男性、消化器内科)
- 弁護士さんの費用も負担してくれる。 (50代男性、精神科)
- 弁護士の斡旋から費用までを保障 (40代男性、麻酔科)
- 弁護士費用補償 (30代女性、産婦人科)
- 訴訟中は労働時間を費やすことになりそうなので給与の保障があると助かる (40代男性、整形外科)
- 休業所得保障 (40代男性、麻酔科)
- 訴訟を受けている間に生活できるだけの給与などが保障されて欲しいです。 (30代男性、内分泌・糖尿病・代謝内科)
- 訴訟中の収入保証 (50代女性、健診・人間ドック)
- 訴訟で失職した場合の生活保障 (30代女性、皮膚科)
- 訴訟未満の患者クレーム対応。 (60代男性、一般外科)
- 訴訟にならないまでも問題のある家族に絡まれた時などの弁護士相談 (50代女性、一般内科)
- SNS等での誹謗中傷に対して、対応を弁護士に相談できる制度があると、良いと思います (50代女性、形成外科)
- 医療トラブルになりそうな件についても相談、対応してもらえる保障。 (60代男性、一般内科)
- 訴訟以前のクレーマー対応のサービス、保証。クレーマー対応に割かれる時間による逸失利益は大きいので。 (50代男性、精神科)
- 問題事案がなければ掛け金が下がる (50代男性、一般内科)
- 無事故の場合の割引き (40代男性、一般内科)
- 使わない場合の還元(支払額の年払いがおおきいため) (40代女性、リウマチ科)
- 保険を使わなければ少し割り引きがあって欲しい (40代男性、麻酔科)
- 補償請求をしなければ、その期間位応じて保険金額を減算する。 (60代男性、一般内科)
- 産業保健もカバー (40代男性、一般内科)
- 保障ではありませんが、医療訴訟に詳しい弁護士の紹介サービスがあると良いです。 (50代男性、脳神経外科)
- 医事紛争に長けた弁護士のバックアップが受けられること。 (50代女性、在宅診療)
- クチコミサイトへの書き込み対策 (30代男性、消化器外科)
- 美容もカバーしてくれる (30代女性、形成外科)
精神的サポート
弁護士費用の補償(弁護士特約)
休業補償
訴訟以外での弁護士への相談
無事故割引
その他
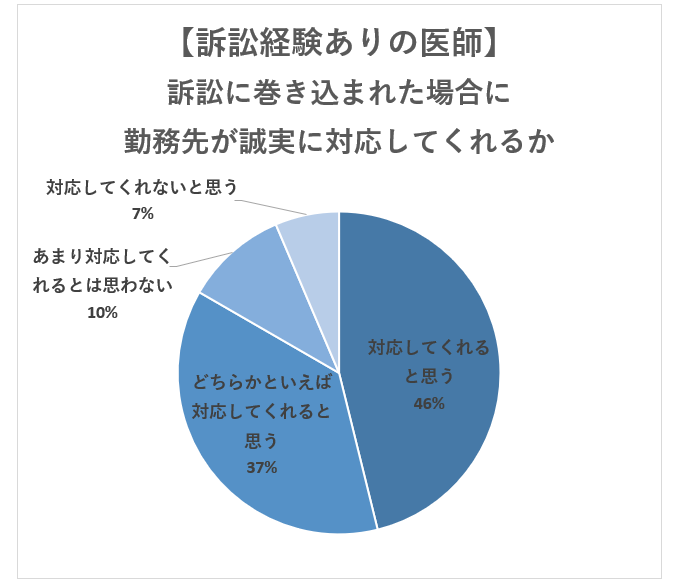
医師が訴訟に巻き込まれた際に勤務先は守ってくれるか?
万が一医師が訴訟に巻き込まれた際でも、病院などの勤務先が味方になって守ってくれるのであれば心強いと思われます。訴訟時の対応に関して、医師は現在の勤務先をどの程度信頼しているのでしょうか?結果は下図のようになりました。
「対応してくれると思う」が31%、「どちらかといえば対応してくれると思う」が47%と8割近くの医師が、訴訟時に勤務先が誠実に対応してくれると考えているという状況です。
これは実際に訴訟を起こされたことのある医師にとってはどうなのでしょうか?訴訟経験ありの医師に限って見てみると、下図のようになっています。
訴訟経験ありの医師では、勤務先が誠実に対応してくれるという回答の割合がさらに大きい結果となっています。
万が一訴訟となったときは、勤務先が一つ頼れる存在になるのかもしれません。
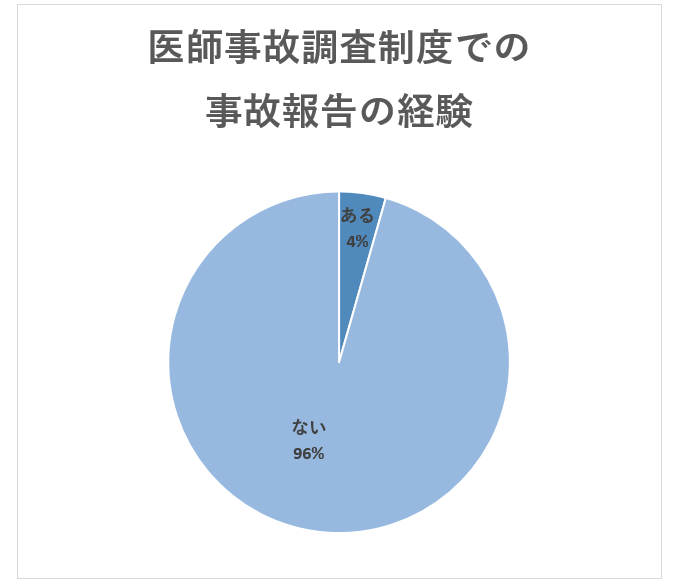
再発防止目的の「医療事故調査制度」、法的証拠になると考える医師が8割以上
2015年10月より、医療事故が起きた際の再発防止を目的とする医療事故調査制度が開始されました。この制度は「責任追及を目的としたものではありません」[1]とされていますが、医師はこの制度をどのように捉えているのでしょうか?
まず、この調査制度の活用状況について調べたところ、下図のようになりました。
「ない」が96%を占める状況となっています。日本医療安全調査機構の最新の報告でも医療事故報告数はこれまでに累計で2,248件となっているため、報告を経験したことがない医師が圧倒的に多いのは当然かもしれません。
続いて、医療事故に関して法的な責任を追求された場合に、医療事故調査制度へ報告した内容が証拠と扱われると思うかどうかを質問したところ、下図の結果となりました。
「そう思う」が33%、「どちらかといえばそう思う」が51%と、8割以上の医師が医療事故調査制度への報告が法的証拠になりうると考えている状況となっています。
制度の趣旨で責任追及を目的としていないとあっても、訴訟時の証拠になりうると考えられている限り、報告する人の不安やリスクは拭えないのかもしれません。
医療訴訟に関するメディア報道、8割以上の医師が「不適切」
医療訴訟はメディアでも大きく取り上げられることが多いですが、メディアでの報道について医師がどう思っているのか質問したところ、下図のようになりました。
「適切ではない」が30%、「あまり適切だとは思わない」が56%と8割以上の医師がメディアの報道について不適切と考えている結果となっています。
医師が医療訴訟の報道を不適切だと思う理由としては、「患者側に偏った報道」「医療現場への理解不足」「視聴率を引くための煽り」などが挙げられていました。
詳細はエピロギ上に掲載していますのでよろしければご覧ください。
医療訴訟に関するメディアの報道は適切?医師1,632人のアンケート結果>>
訴訟リスクが高いと思う医師の業務
医師の業務は、外来や病棟対応、救急、検査、手術など診療科にもよりますがさまざまな業務があります。そのうちどのような業務で訴訟リスクが高くなるのでしょうか?医師からは以下のような自由回答が寄せられました(一部紹介)。
-
- 侵襲のある作業、すなわち手術と検査 (60代男性、泌尿器科)
- 外科手術 (30代女性、消化器外科)
- 手術など侵襲的行為 (60代男性、一般外科)
- 手術やインターベンション(外科的内科的)、透析患者など (50代男性、一般内科)
- 手術など侵襲を伴う治療 (50代男性、整形外科)
- 分娩、周産期に関わる事、手術、麻酔 (30代女性、麻酔科)
- 妊娠分娩 (40代男性、産婦人科)
- 周産期、手術 (50代男性、産婦人科)
- 産科業務 (30代男性、美容)
- 分娩、手術 (30代女性、産婦人科)
- 救急医療や外科的手技 (50代男性、一般内科)
- 小児、救急、侵襲的処置に関わる科 (40代男性、救命救急)
- オペを行う科や救急(1次から3次すべてを扱う救急) (40代女性、救命救急)
- 救急対応 (50代男性、泌尿器科)
- 夜間救急外来。 (40代男性、リウマチ科)
- 美容外科の手術や産婦人科の分娩 (40代男性、精神科)
- 美容外科 (30代男性、美容)
- 美容整形など (50代男性、放射線科)
- 美容医療 (30代女性、美容外科)
- 美容外科、産科 (50代男性、整形外科)
- 麻酔管理 (30代女性、麻酔科)
- 自分(精神科医)の仕事の範囲内で言えば病状や治療方針説明などのコミュニケーション。 (50代男性、精神科)
- 終末期など死亡に関与する業務。または出産に関連した業務。 (30代男性、一般内科)
- 治療しても完治を見込めない患者やその家族との応対 (50代女性、健診・人間ドック)
- 本人に自覚症状が乏しいor無症状の時の検査 (30代男性、呼吸器内科)
手術・外科的処置
分娩・産婦人科
救急対応
美容外科
その他
訴訟リスクが低いと思う医師の業務
上記に対して、逆に医師にとって訴訟リスクの低い業務は何になるのでしょうか?自由回答では以下のような意見が寄せられました(一部紹介)。
-
- 健診業務 (40代男性、一般内科)
- 健康診断 (30代女性、皮膚科)
- 出張健診 (60代男性、一般内科)
- 学校検診 (50代女性、形成外科)
- 検診、予防接種 (60代女性、健診・人間ドック)
- 保険や生活保護や介護保険などの書類作成、診療情報提供書の作成など (40代男性、消化器外科)
- 書類作成業務関係。 (30代男性、一般内科)
- 診断書作成 (40代男性、救命救急)
- 書類作成 (60代男性、精神科)
- 事務作業 (20代女性、形成外科)
- 処置のない外来業務 (50代男性、整形外科)
- 定期の再来外来 (30代男性、一般内科)
- 継続処方を行う外来 (30代男性、緩和ケア)
- 外来のみの業務 (40代男性、産婦人科)
- 外来業務 (40代女性、皮膚科)
- 病理、放射線読影業務 (40代男性、産婦人科)
- 放射線読影、病理診断等 (50代男性、産婦人科)
- 病理、画像診断 (30代男性、放射線科)
- 放射線科や病理など患者との関わりが少ない分野の業務 (40代男性、神経内科)
- 麻酔科 病理診断科 放射線科 (50代男性、消化器内科)
- 皮膚科・眼科・精神科診療。 (50代男性、脳神経外科)
- 皮膚科 (40代男性、消化器内科)
- 皮膚科 (50代女性、健診・人間ドック)
- 皮膚疾患など重篤なトラブルの少ない診療 (20代男性、一般内科)
- 皮膚疾患や耳鼻科疾患。 (50代男性、一般内科)
- 精神科や心療内科の治療 (40代男性、産婦人科)
- 精神科、緩和ケア科 (40代男性、麻酔科)
- 精神科領域 (50代女性、耳鼻咽喉科)
- 精神科、皮膚科 (60代男性、一般内科)
- 精神療法。 (50代男性、精神科)
- 終末期医療 (30代男性、精神科)
- 献血の問診 (40代女性、在宅診療)
- 軽症向け診療 (40代女性、精神科)
- 訪問診療、長期的に信頼関係を構築している場合 (30代男性、放射線科)
- リハビリテーション、開業医の診察 (30代男性、呼吸器内科)
健診
書類作成
外来
放射線科読影・病理診断
皮膚科
精神科
その他
医師の訴訟リスクに関する自由回答
その他の医師の訴訟リスクに関する意見や感想について募ったところ、下記のような自由回答がありました(一部紹介)。
美容医療の賠償保険があまりないためもっとあったらよいと思います。 (40代女性、皮膚科)
訴訟リスクを下げるには個人でよりもチーム医療で対応するのが良い (60代男性、消化器内科)
医療側がどうしても不利。訴訟は怖い。患者診たくなくなる。クレーマーも怖い。守ってくれる人がいるという安心感が欲しい。 (40代男性、呼吸器内科)
訴訟は誰でも起こせますが、一度起こされると2-3年ずつ民事や刑事で時間をとられます。勝訴になるまでが非常にストレスなはずです。理不尽な訴訟を受けても訴訟仕返す他手段はなく、勝訴まで時間がかかります。裁判結果が出るまで偏見を受けずに済む体制や経済的支援が重要だと思います。 (40代女性、精神科)
訴訟リスクへの対策が医療現場の業務負担増になっている。何枚にも及ぶ同意書の作成、説明。など。 (30代男性、放射線科)
疾患の中にはいかなる対応によっても救命できないことがあるという事実を理解してほしい (50代男性、産婦人科)
リスクが高い低いにかかわらず基本給が同じで,納得できない. (50代男性、消化器外科)
訴訟になった際、カルテ記載が1番重要視されると思うので、私はこれに気をつけている (30代男性、眼科)
訴訟をあおっている弁護士がいるのは残念だ (50代男性、一般外科)
悪質な医療訴訟が増えると、医師のなり手がいなくなると思います (40代女性、皮膚科)
医師もきっちりと医療安全の基本を学ぶべき (60代男性、一般外科)
アメリカのような『良きサマリア人法』がなく、結果が悪ければすぐ訴訟になるようでは今後の日本の医療は萎縮・衰退していくと思います。医療事故調も結局、医学的知識も乏しいにも関わらず法曹界主導で行っており、今のままでは法曹界が医療界を破壊していくと思います。 (40代男性、呼吸器外科)
SNSによる拡散や風評被害に対する法的手段を速やかに取れるように、日頃準備しておくことを奨める (50代男性、産婦人科)
医学に素人である裁判官が裁判するのは如何なものか (50代男性、整形外科)
診療科によってもかなりリスクが変わるので、それらの保障もないと、今後診療科の医師数に偏りがでてしまうことが予測される。 (40代男性、消化器外科)
不当な訴訟に対して逆に名誉棄損など適応にして欲しい。また、マナーを守らない患者や不当な要求をする患者に対して逆に医師が訴えを起こしやすい環境を作ってほしい。 (30代男性、呼吸器内科)
訴訟を起こされるかどうかは、患者や家族が納得しているかどうかによると思います (30代男性、血液内科)
リスクは常にあるが、それを乗り越えていかなければ医療行為はできない。 (50代男性、麻酔科)
訴訟リスクに見合った給与が欲しい (50代男性、消化器外科)
訴訟でいちばんつらいことはメンタル、また長期化するのでつらい そういった面が改善されるといいが難しい (50代女性、小児科)
医療訴訟をそそのかす弁護士が腹ただしい (50代男性、一般内科)
報道関係の医療に対する悪意が最大の問題 (50代男性、循環器内科)
医療事故を防ぐためには、個人の責任を追及することは意味がない。 (50代男性、精神科)
常に訴訟リスクを背負っていることはストレスがあります。萎縮医療につながっています。医師が守られる制度にしてほしいです。 (40代女性、泌尿器科)
裁判をおこされている先生方を数人目にしましたが、特に問題のあるような先生方ではなかったので、日常業務に支障がきて、大変そうでした。 (40代女性、精神科)
訴訟リスクに限らず、医師は日夜さまざまなリスクを抱えつつ業務をしているため、こうしたリスクの軽減やリスクに見合う補償などが今後より充実していくことが期待されます。
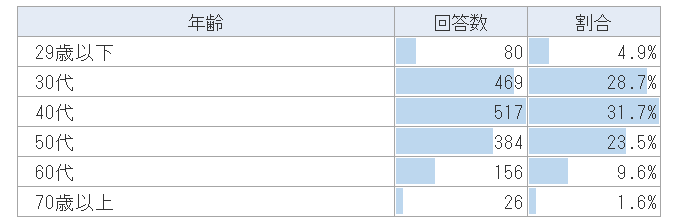
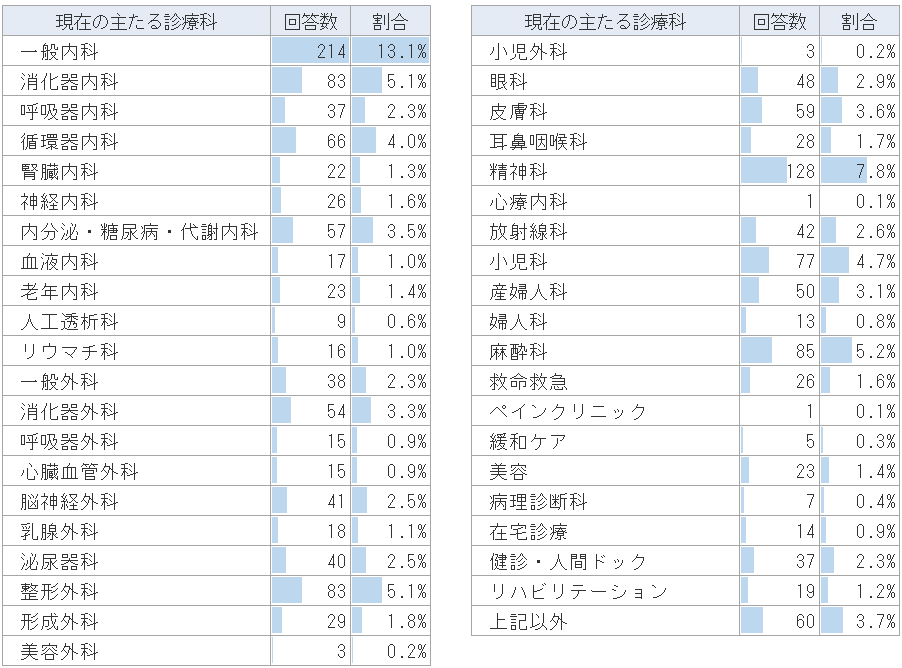
【参考】回答者の属性
調査概要
| 調査内容 | 医師の訴訟リスクに関するアンケート調査 |
|---|---|
| 調査対象者 | 株式会社メディウェルに登録している医師会員 |
| 調査時期 | 2021年12月9日~2021年12月28日 |
| 有効回答数 | 1,632件 |
| 調査公開日 | 2022年2月7日 |
年齢
性別
診療科
地域
主たる勤務先
<注>
[1] 一般社団法人医療安全調査機構「医療事故調査制度の概要」より。
















 公式SNS
公式SNS




